Зоны для введения инсулина
Инсулин людям с сахарным диабетом назначается для поддержания нормального уровня сахара в организме в тех случаях, когда поджелудочная железа перестает полностью вырабатывать гормон.
Лечение проводится с целью нормализации обменных процессов, для предотвращения гипергликемии и возможных осложнений. Пациентам с СД при назначении терапии инсулина нужно научиться правильному выполнению инъекций.
В первую очередь необходимо узнать у медработника, куда вводится инсулин, как точно и безопасно сделать укол, какие нюансы учитываются в ходе манипуляции, какое положение тела во время инъекции принимать.
Основные зоны для введения под кожу инсулина:
- область живота – передняя часть в области пояса с переходом на бока;
- область рук – наружная часть руки от локтевого сустава до плеча;
- область ног – бедро от колена до области паха;
- область лопаток – уколы инсулина делают под лопатку.
При выборе зоны учитывается разрешенная для инъекций инсулиносодержащего лекарства область, степень впитывания гормона, уровень сахара в крови, болезненность уколов.
- Наилучшее место для подкожного введения – живот, гормон в этом месте впитывается на 90 %. Делать укол рекомендуется от пупка с правой и левой стороны, действие препарата начинается через 15 минут и достигает своего пика через час после введения. В живот делают инъекции быстрого инсулина – препарата, начинающего работать сразу же.
- Введенный в бедро и руки гормон впитывается на 75 %, воздействует на организм через час-полтора. Эти места используют для инсулина с пролонгированным (длительным) действием.
- Подлопаточная область впитывает только 30 % гормона, ее редко используют для уколов.
Делать инъекции нужно в разные места тела, это снижает риск развития нежелательных осложнений. Куда лучше вводить инсулин – зависит и от того, кто проводит процедуру. Самостоятельно колоть его удобнее в живот и бедро, эти области тела преимущественно используются больными при введении препарата.
Техника выполнения манипуляции
Алгоритм введения инсулина объясняет врач после назначения лекарства. Манипуляция несложная, обучиться ей легко. Главное правило – гормон вводится только в область подкожного жира. Если препарат попадет в мышечный слой, то нарушится механизм его действия и возникнут ненужные осложнения.
Чтобы без труда попасть в подкожный жир, выбирают инсулиновые шприцы с короткой иголкой – длиной от 4 до 8 мм.
Чем хуже развита жировая ткань, тем меньшей по длине должна быть используемая иголка. Это убережет от попадания части инсулина в мышечный слой.
Алгоритм выполнения подкожной инъекции:
- Руки помыть и обработать антисептиком.
- Подготовить место введения. Кожа должна быть чистой, обрабатывают ее перед уколом антисептиками, не содержащими спирт.
- Шприц располагают перпендикулярно по отношению к телу. Если жировая прослойка незначительная, то формируют складку кожи с толщиной около 1 см.
- Иглу проталкивают быстрым, резким движением.
- Если инсулин вводится в складку, то колют препарат в ее основание, шприц располагают под углом 45 градусов. Если инъекцию делают в вершину складки, то шприц удерживается вертикально.
- После введения иглы медленно и равномерно давят на поршень, мысленно считая про себя до 10.
- После инъекции иглу вынимают, место укола необходимо на 3–5 секунд прижать тампоном.
Спирт для обработки кожи перед введением инсулина не используется, так как он тормозит впитывание гормона.
Как безболезненно делать уколы
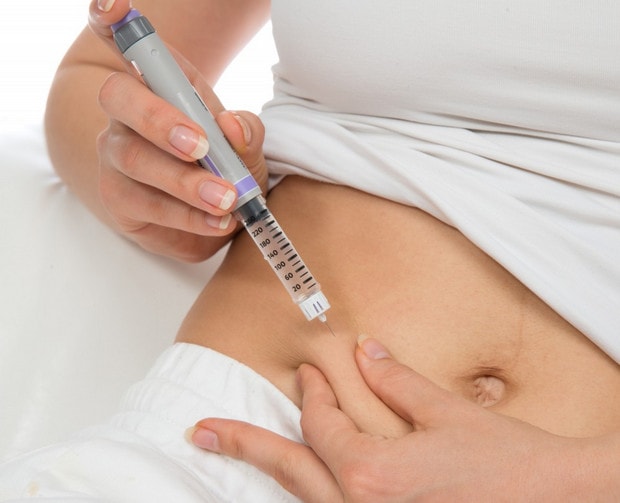
Инсулинотерапию прописывают не только пациентам с диабетом 1 типа. Гормон назначается и при втором подтипе СД, особенно в тех случаях, когда бета-клетки поджелудочной железы погибают под действием возбудителей инфекций.
Поэтому теоретически быть готовыми к инъекциям инсулина должны пациенты с любым типом течения болезни. Многие из них затягивают переход на инсулинотерапию из-за банальной боязни боли. Но тем самым провоцируется развитие нежелательных и трудно поддающихся коррекции осложнений.
Инъекции инсулина будут безболезненными, если научиться выполнять манипуляцию правильно. Выраженных дискомфортных ощущений в момент процедуры нет, если введение иглы проводится по типу метания дротика при игре в дартс – нужно резким и точным движением попасть в намеченное место на теле.
Освоить безболезненное проведение подкожной инъекции просто. Для этого нужно вначале потренироваться с помощью шприца без иглы или с надетым на нее колпачком. Алгоритм действий:
- Шприц ближе к иголке охватывается тремя пальцами руки.
- Расстояние от места инъекции до кисти – 8–10 см. Этого достаточно для разгона.
- Толчок проводится при помощи мышц предплечья и запястья.
- Движение осуществляется с одинаковой скоростью.
Если торможения рядом с поверхностью тела нет, то игла легко входит и укол становится незаметным по ощущениям. После введения нужно аккуратно, нажимая на поршень, выдавить раствор. Иголка вынимается спустя 5–7 секунд.
Болезненность во время процедуры появляется и если постоянно пользоваться одной иглой. Со временем она затупляется, что затрудняет прокол кожи. Менять одноразовые инсулиновые шприцы в идеале следует после каждой инъекции.
Шприц-ручка – удобное приспособление для введения гормона, но иглы в нем так же должны после каждой манипуляции утилизироваться.
Советы
Обнаружить подтекание инсулина из места прокола можно по характерному запаху фенола, он напоминает запах гуаши. Повторный укол делать не нужно, так как сколько препарата по количеству вытекло – установить невозможно, и введение большей дозы приведет к гипогликемии.
Эндокринологи советуют смириться с временной гипергликемией, а перед следующей инъекцией проверить уровень сахара и на основании этого скорректировать количество препарата.
- Чтобы снизить вероятность вытекания лекарства, не следует сразу после укола вынимать шприц. Уменьшает риск подтекания и введение иглы под углом к телу в 45–60 градусов.
- Куда колоть назначенный инсулин – зависит и от его вида. Препарат с пролонгированным (длительным) механизмом действия вводится в бедра и выше ягодиц. Короткие инсулины и комбинированные лекарства колют преимущественно в живот. Соблюдение этого правила помогает поддерживать уровень гормона в организме на одинаковом уровне на всем протяжении дня.
- Препарат перед введением вынимают из холодильника, доводят до комнатной температуры. Если раствор имеет мутноватый вид, то флакон вращают в руках до тех пор, пока жидкость не станет молочно-белой.
- Нельзя использовать лекарство с истекшим сроком годности. Хранить препарат нужно только в тех местах, что указаны в инструкции.
- После инъекции короткого препарата нужно помнить, что принимать пищу следует в течение последующих 20–30 минут. Если этого не сделать, то уровень сахара резко упадет.
Первоначально обучиться технике инъекций можно в процедурном кабинете. Опытные медсестры знают нюансы манипуляции и подробно объясняют процедуру введения гормона, расскажут, как избежать нежелательных осложнений.
Чтобы правильно рассчитать дозу вводимого инсулина, подсчитывают объем углеводной пищи, употребляемой в течение дня. При диабете 2 типа и 1 нужно научиться заранее составлять меню – это поможет рассчитать нужное количество гормона.
Правила процедуры
Диабетикам необходимо помнить главное правило введения инсулина – укол в течение дня делают в разные места:
- Зона для инъекций подразделяется мысленно на 4 квадранта или на 2 половинки (на бедрах и ягодицах).
- На животе будет 4 области – выше пупка справа и слева, ниже пупка – справа и слева.
Каждую неделю для инъекций используется один квадрант, но любой из уколов делают на расстоянии 2,5 см и более от предыдущего. Соблюдение этой схемы позволяет знать, в какое место можно вводить гормон, что предотвратит возникновение побочных реакций.
Область для укола с пролонгированным препаратом не меняется. Если раствор вводится в бедро, то при инъекции гормона в плечо уменьшится скорость его поступления в кровь, что приведет к колебанию сахара в организме.
Не используются шприцы для инсулинотерапии со слишком длинными иглами.
- Универсальная длина (подходит для взрослых пациентов, а для детей является единственно возможной) – 5-6 мм.
- При нормальном весе взрослым людям выбирают иглы длиной 5–8 мм.
- При ожирении приобретаются шприцы с иглой 8–12 мм.
Сформированную для укола складку нельзя отпускать до момента выведения иглы из кожи. Чтобы лекарство распределилось правильно, не нужно слишком сжимать складку.
Массажирование места инъекции усиливает всасывание инсулина на 30 %. Легкое разминание следует либо делать постоянно, либо вовсе не проводить.
Нельзя смешивать разные виды инсулиновых препаратов в одном шприце, это затрудняет побор точной дозы.
Используемые для инъекций шприцы
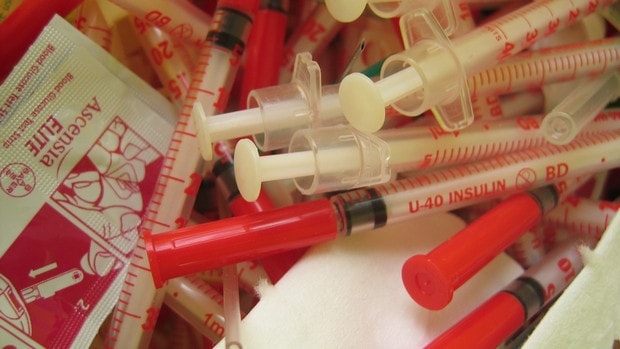
Для введения инсулина в домашних условиях используется инсулиновый пластиковый шприц, альтернативный вариант – шприц-ручка. Эндокринологи советуют покупать шприцы с несъемной иглой, в них нет «мертвого пространства» – места, в котором после укола остается препарат. Они позволяют ввести точное количество гормона.
Цена деления для взрослых пациентов в идеале должна быть 1 ЕД, для детей лучше выбирать шприцы с делениями 0,5 ЕД.
Шприц-ручка – одно из самых удобных приспособлений для введения препаратов, регулирующих уровень сахара. Лекарство в них залито заранее, они подразделяются на одноразовые и многоразовые. Алгоритм действий при использовании ручки:
- Перед введением перемешать инсулин, для этого шприц крутят в ладонях или опускают руку с высоты плеча вниз 5-6 раз.
- Проверить проходимость иглы – спустить 1-2 ЕД лекарства вверх в воздух.
- Установить нужную дозу, покрутив расположенный внизу устройства ролик.
- Провести манипуляцию аналогично технике использования инсулинового шприца.
Многие не придают значения важности замены иголок после каждой инъекции, ошибочно полагая, что их утилизация, согласно медицинским нормам, продиктована только риском инфицирования.
Да, неоднократное использование иглы для уколов одному человеку редко приводит к попаданию микробов в подкожные слои. Но необходимость замены иглы основана на других соображениях:
- Тонкие иглы со специальной заточкой кончика уже после первой инъекции затупляются и приобретают форму крючка. При последующей процедуре травмируется кожа – болезненные ощущения усиливаются и создаются предпосылки для развития осложнений.
- Повторное применение приводит к забиванию канала инсулином, что затрудняет введение набранного лекарства.
- Через неснятую со шприца-ручки иголку во флакон с препаратом попадает воздух, это приводит к медленному продвижению инсулина при проталкивании поршня, что изменяет дозировку гормона.
Помимо шприцов для инсулиновых инъекций, часть больных использует инсулиновую помпу. Прибор состоит из резервуара с лекарством, инфузионного набора, помпы (с памятью, модулем управления, батарейками).
Подача инсулина через насос непрерывная или осуществляется через установленные промежутки времени. Настраивает прибор врач, учитывая показатели сахара и особенности диетотерапии.
Возможные осложнения
Инсулинотерапия часто осложняется нежелательными побочными реакциями и вторичными патологическими изменениями. Непосредственно при инъекционном введении возможно возникновение аллергических реакций и развитие липодистрофии.
Аллергические реакции подразделяются на:
- Местные. Проявляются покраснением места введения препарата, его отечностью, уплотнением, зудом кожного покрова.
- Общие. Аллергические реакции выражаются слабостью, генерализованной сыпью и зудом кожи, отечностью.
При выявлении аллергии на инсулин препарат заменяют, при необходимости врач прописывает принимать антигистаминные средства.
Липодистрофия – нарушение распада или образования жировой ткани в месте инъекции. Подразделяется на атрофическую (подкожный слой исчезает, на его месте остаются углубления) и гипертрофическую (подкожно-жировая клетчатка увеличивается в размерах).
Обычно вначале развивается гипертрофический вид липодистрофии, который в дальнейшем приводит к атрофии подкожного слоя.
Основой причины липодистрофии как осложнения инъекционного введения лекарств при диабете не установлено. Выделяют возможные провоцирующие факторы:
- Постоянное травмирование иглой шприца мелких периферических нервов.
- Использование недостаточно очищенного лекарства.
- Введение холодных растворов.
- Проникновение спирта в подкожный слой.
Липодистрофия развивается через несколько лет инсулинотерапии. Осложнение особой опасности не представляет, но вызывает дискомфортные ощущения и портит внешний вид тела.
Чтобы снизить вероятность возникновения липодистрофии, следует соблюдать весь алгоритм инъекций, колоть только теплый раствор, не использовать иглы дважды и чередовать места уколов.
При сахарном диабете введение инсулина – необходимая мера, позволяющая держать болезнь под контролем.
Пациентам с СД нужно приготовиться к тому, что уколы им придется себе делать на протяжении всей жизни. Поэтому, чтобы избежать осложнений, адекватно принять изменения в лечении и не испытывать дискомфортных и болезненных ощущений, следует заранее поинтересоваться у врача обо всех нюансах инсулинотерапии.



